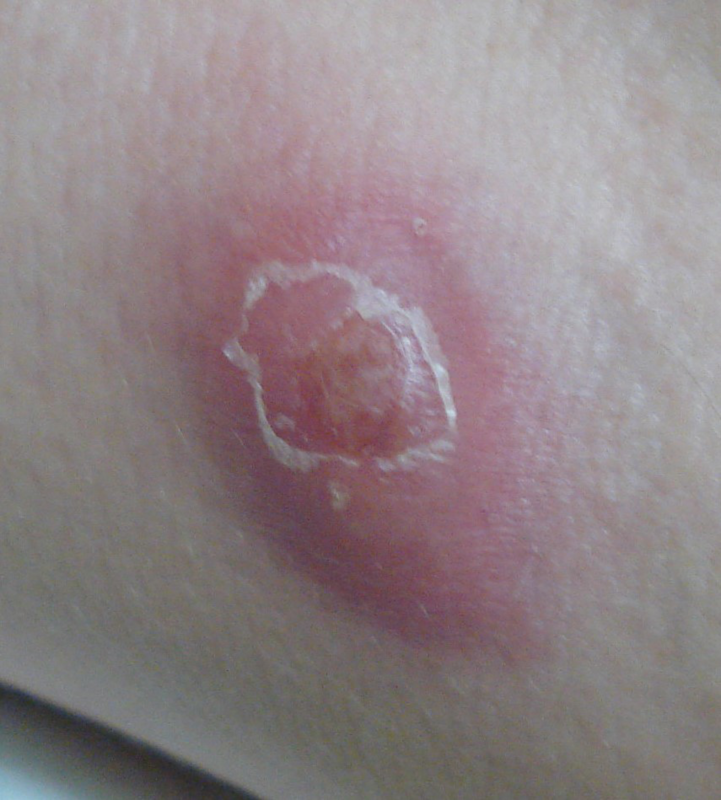
Appelée familièrement "maladie de Verneuil", elle fut décrite pour la première fois en 1854 par le docteur Aristide Verneuil (1823-1895), cette maladie est une invalidité cutanée, chronique, inflammatoire, suppurative, fistulisante, se caractérisant par des lésions nodulaires (abcès), évoluant de façon irrémédiable vers la suppuration et la fistulisation, avec écoulement de pus nauséabond et vers une évolution cicatricielle.
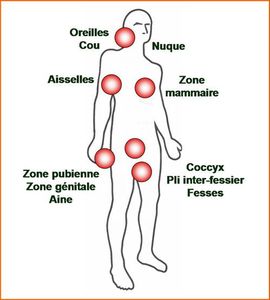
Ces abcès apparaissent sous forme de poussées inflammatoires douloureuses aux endroits du corps où se situent les glandes de la sueur appelées glandes apocrines: aisselles, seins (autour des tétons chez les hommes), l'aine, sur le haut et à l'intérieur des cuisses, la zone génitale, les fesses, à proximité de l'anus (ano-périnéale) et éventuellement au niveau du cou.
Le nom scientifique de la maladie de Verneuil est l'hidrosadénite ou l'hidrasadénite ou encore tout simplement hidradénite suppurée provenant de:
Hidros (ou hidras): sueur.
Adéno: glandes.
Ite: inflammations.
"suppurée" signifiant "formation de pus".
Pour une facilité de lecture il sera employé tout au long de ce blog le terme "hidradénite suppurée", abrégé en HS).
Malgré l'ancienneté de sa découverte, elle est considérée comme maladie orpheline, car peu connue des médecins, notamment des généralistes. Il n'existe actuellement aucun traitement efficace et définitif pour combattre HS. . De ce fait, à part d'éventuels antibiotiques et quelques essais récents de traitements par des anti-inflammatoires (voir plus loin), les malades sont totalement démunis face à cette pathologie invalidante physiquement et psychologiquement. Il faut souvent avoir recours à la chirurgie répétitive pour obtenir un répit généralement de courte durée.
Il y aurait dans le monde 1,5% de personnes confrontées à cette maladie qui apparaît souvent dès la fin de la puberté et généralement entre 20 et 30 ans. Parmi les 1,5% on estime à 10% les atteintes sévères (stade 3 - voir ci-dessous). Cela nous amène à parler de la prévalence concernant HS.
Définition de la prévalence en médecine: nombre de maladies ou de malades présents à un moment donné dans une population, quelle que soit la date à laquelle le diagnostic a été porté. La prévalence se distingue de l'incidence qui comptabilise le nombre de nouveaux cas enregistrés pendant une période donnée.
"Les médecins généralistes et les spécialistes sont pour la plupart plus familiers avec l'aspect dramatique des maladies graves et oublient par cette image les cas les moins graves qui sont intermittents, bénins ou de gravité moyenne. Cette incapacité à reconnaître les formes légères de l'hidradénite suppurée explique pourquoi la prévalence de l'HS est généralement sous estimée".
Publication de Poli F, Jemec G, Revuz J, (2006), universitaires.
HS frappe indistinctement la population mondiale et se retrouve dans de nombreux pays, affectant de nombreuses cultures différentes. L'incidence mondiale (cas nouvellement diagnostiqués au cours d'une période donnée) de l'HS est largement inconnue, car il n'existe pas de méthode précises pour établir des critères pour diagnostiquer l'HS à son début. Les estimations de prévalence (cas présents dans une population donnée à un moment donné) existent cependant. La meilleure preuve médicale disponible aujourd'hui basée sur une grande enquête de 2005 en France met la prévalence sur une années à environ 1,5% de la population. (La France comptant 62 millions d'habitants en 2005, cela faisait 930 000 personnes atteintes par HS).
Une prévalence de 1,5% de HS démontre une charge de morbidité extraordinaire et controversée. Sur la base des connaissances les plus actuelles médicales et scientifiques, il est raisonnable d'affirmer qu'un pourcentage de patients ne donnent pas satisfaction pour le diagnostic à un moment donné. La prévalence d'une maladie peut augmenter si elle persiste pendant un longue période sans traitement satisfaisant et il est raisonnable de penser que la prévalence de HS peut être à la hausse pour cette raison.
Afin de développer des thérapies ciblées efficaces et des mesures préventives, il est essentiel que les connaissances scientifiques et médicales sur HS augmentent au point où l'amélioration des méthodes de diagnostic précis peuvent être développées et ensuite utilisées à l'échelle mondiale.
Source: Hidrosadénite Foundation, Inc
Enfin, la prédominance féminine est importante: 3,3 femmes pour 1 homme. A noter qu'il n'y a apparemment aucune prédominance ethnique et sociale. Néanmoins il est nécessaire d'être prudent avec ces affirmations. En effet HS n'a pas encore fait l'objet d'une étude complète au niveau international. Ainsi lors d'une conférence présentée par Christian Allen Drouin (dermatologue) le 23 octobre 2019 au Canada, ce médecin déclarait que HS était plus fréquent chez les afro-américains que chez les caucasiens et plus fréquent dans les milieux socio-économiques défavorisés, sans pour pour cela donner plus de précisions.
L'hydradénite n'est pas contagieuse et le milieu médical ne sait pas encore si l'origine est génétique à 100%. Dans certaines familles l'on trouve cette maladie de génération en génération, d'autres pas! Le même médecin cité ci-dessus déclarait également que 30 à 40% des malades ont des cas similaires dans leur famille.
L'hydradénite suppurée se classe en trois stades de gravité selon une classification dite de Hurley:
* Stade 1 (léger): nodule unique ou multiples isolés pouvant évolués vers des abcès, avec absence de fistules et pas de cicatrisation hypertrophique (1).
* Stade 2 (modéré): nodules récidivants avec des fistules isolées et avec une ou plusieurs cicatrices hypertrophiques, intervalles de peau saine.
* Stade 3 (sévère): plusieurs nodules avec atteinte diffuse et trajets connectés et/ou trajets fistuleux avec large zone cicatricielle hypertrophique, sans intervalles de peau saine.

Aristide Verneuil
-----
(1)Les cicatrices hypertrophiques sont des cicatrices qui se sont épaissies au cours de la période de guérison, mais qui ne dépassent pas le bord de la plaie initiale. Elles finissent normalement pas diminuer quelque peu, mais sur une plus longue période qu'une cicatrice normale.